دیالیز
دیالیز یک روش درمانی جایگزین برای کلیهها است که در مواردی بهکار میرود که عملکرد کلیهها کاهش شدید یافته یا کاملاً متوقف شده باشد (نارسایی کلیه یا نارسایی کلیوی مرحله نهایی – ESRD). وظیفه کلیهها در بدن، تصفیه مواد زائد، سموم و مایعات اضافی از خون است. وقتی کلیهها نتوانند این وظایف را انجام دهند، دیالیز این نقش حیاتی را برعهده میگیرد.
انواع دیالیز:
دیالیز به دو روش اصلی انجام میشود:
همودیالیز (Hemodialysis)
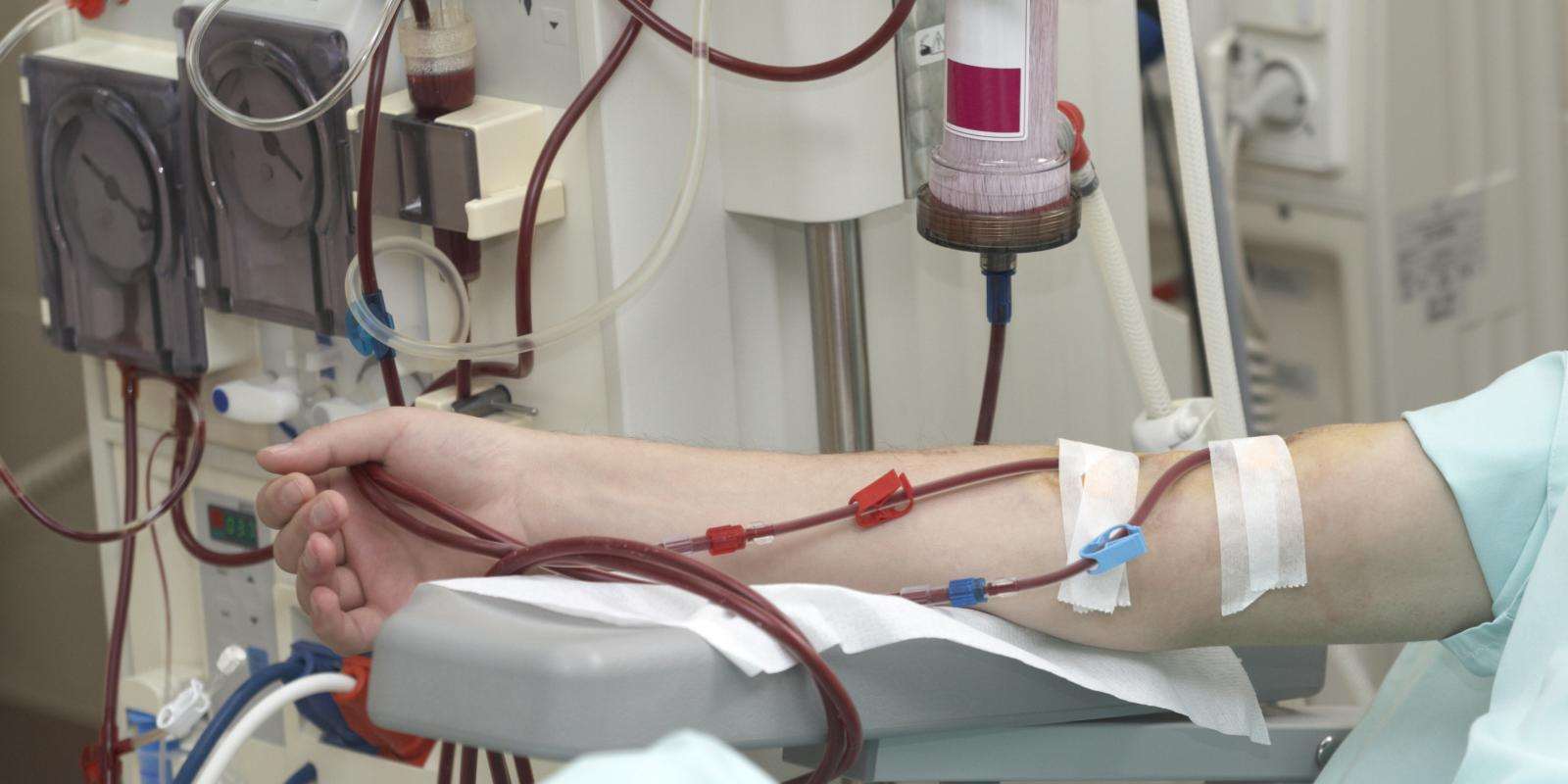
در این روش، خون از بدن بیمار توسط دستگاهی به نام “دستگاه همودیالیز” خارج میشود، از میان فیلتر مخصوصی به نام “دیالایزر” عبور میکند و مواد زائد، سموم و مایعات اضافی از آن جدا میشوند. سپس خون تصفیهشده به بدن بازمیگردد.نیاز به دسترسی عروقی (مانند فیستول شریانیوریدی یا کاتتر) معمولاً در بیمارستان یا مرکز دیالیز، ۳ بار در هفته، هر بار حدود ۳ تا ۵ ساعت انجام میشود.

دیالیز صفاقی (Peritoneal Dialysis)
در این روش از صفاق (پردهای درون شکم) به عنوان فیلتر طبیعی استفاده میشود. مایع دیالیز از طریق یک کاتتر وارد حفره شکم شده و مواد زائد و آب اضافه از خون از طریق صفاق به این مایع منتقل میشود. سپس این مایع دفع میشود.
قابل انجام در منزل
معمولاً بهصورت مداوم یا با دستگاه در طول شب انجام میشود
دیالیز چه چیزهایی را از خون پاک میکند؟ اوره (BUN) و کراتینین: مواد زائد ناشی از سوخت و ساز پروتئین
مایعات اضافی
سموم دارویی یا متابولیتهای خطرناک
الکترولیتهای اضافی (مثل پتاسیم در هایپرکالمی)
چه زمانی دیالیز لازم میشود؟
نارسایی کلیه مرحله نهایی (GFR < 15)
وجود علائم اورمیک (اوره زیاد خون): تهوع، خستگی، خوابآلودگی، گیجی
ادم شدید ریوی
افزایش خطرناک پتاسیم خون
اسیدوز متابولیک مقاوم
عدم پاسخ به درمانهای دارویی
دیالیز درمان بیماری نیست!
دیالیز درمان قطعی نیست، بلکه یک روش حمایتی برای ادامه حیات بیماران مبتلا به نارسایی کلیه است. تنها درمان قطعی، پیوند کلیه (کلیه پیوندی) است.

دیالیز برای چه بیماریهایی است؟دیالیز برای بیمارانی انجام میشود که دچار نارسایی کلیه شدهاند، بهویژه زمانی که عملکرد کلیهها به زیر ۱۰ تا ۱۵ درصد ظرفیت طبیعی کاهش یافته است. اما نارسایی کلیه میتواند نتیجهی بیماریهای مختلفی باشد. در ادامه مهمترین بیماریها و شرایطی که ممکن است فرد را به دیالیز نیازمند کنند، آورده شده است:
بیماریهایی که ممکن است منجر به نیاز به دیالیز شوند کدامند؟
۱. دیابت (نوع ۱ و نوع ۲)
شایعترین علت نارسایی مزمن کلیه (CKD) در دنیا ،دیابت باعث آسیب تدریجی به رگهای کوچک کلیه و گلومرولها میشود.
۲. فشار خون بالا (Hypertension)
فشار خون کنترلنشده باعث آسیب به عروق کلیوی و کاهش تدریجی عملکرد کلیه میشود.
۳. گلومرولونفریتها (التهاب گلومرولها)
بیماریهایی مانند گلومرولونفریت حاد یا مزمن که فیلترهای کلیه را تخریب میکنند.
۴. پیلونفریت مزمن (عفونت مزمن کلیه)
عفونتهای مکرر و طولکشیده کلیهها میتوانند منجر به تخریب بافت کلیوی شوند.
۵. بیماری کلیه پلیکیستیک (Polycystic Kidney Disease – PKD)
یک بیماری ژنتیکی که باعث ایجاد کیستهای متعدد در کلیهها و نارسایی تدریجی آنها میشود.
۶. انسدادهای مجاری ادراری
مانند سنگهای کلیوی بزرگ، تنگی حالب، یا بزرگی پروستات که باعث برگشت ادرار و آسیب به کلیه میشوند.
۷. مصرف طولانیمدت برخی داروها
مانند داروهای ضد التهاب غیراستروئیدی (NSAIDs) یا برخی آنتیبیوتیکها در دوز بالا یا طولانیمدت.
۸. نارسایی کلیه حاد (Acute Kidney Injury – AKI)
ممکن است ناشی از شوک، کمآبی شدید، مسمومیت، یا جراحیهای بزرگ باشد. گاهی این نوع نارسایی موقتی است، اما در موارد شدید به دیالیز موقتی نیاز دارد.
۹. لوپوس و سایر بیماریهای خودایمنی
بیماریهایی مانند لوپوس (SLE) میتوانند با ایجاد التهاب در کلیه، به نارسایی کلیه منجر شوند.
۱۰. میلوم مولتیپل (سرطان پلاسماسلها)
این سرطان میتواند با رسوب پروتئینهای غیرطبیعی در کلیهها، منجر به نارسایی شود.

دیالیز برای درمان نارسایی کلیه (حاد یا مزمن) انجام میشود، نه برای درمان خود بیماری اولیه. درمان بیماری زمینهای در کنار دیالیز، بسیار مهم است.

چرا دیالیز ضروری است؟
دیالیز زمانی ضروری میشود که کلیهها دیگر قادر به انجام وظایف حیاتی خود نیستند. کلیهها نقش مهمی در حفظ تعادل بدن دارند، و وقتی از کار میافتند، مواد سمی، مایعات اضافی، و الکترولیتهای غیرطبیعی در بدن تجمع پیدا میکنند که میتواند جان بیمار را تهدید کند.
۱. تجمع مواد سمی در خون
مواد زائدی مانند اوره، کراتینین و آمونیاک از طریق کلیهها دفع میشوند.وقتی کلیهها از کار میافتند، این مواد در خون باقی میمانند و باعث علائمی مانند:
تهوع و استفراغ – خستگی شدید – گیجی و خوابآلودگی -بوی آمونیاک از دهان – حتی کُما و مرگ
۲. تجمع مایعات اضافی
کلیهها نقش مهمی در تنظیم حجم مایعات دارند.
در نارسایی کلیه، مایعات در بدن تجمع پیدا میکنند و منجر به:
ورم شدید (پا، صورت، دستها)
تجمع مایع در ریهها (ادم ریوی) → تنگی نفس خطرناک
افزایش فشار خون شدید
۳. برهم خوردن تعادل الکترولیتها
بهویژه افزایش پتاسیم خون (هیپرکالمی) که میتواند باعث:
ایست قلبی ناگهانی شود
۴. اسیدوز متابولیک
کلیهها به حفظ تعادل اسید و باز کمک میکنند.
نارسایی کلیه باعث تجمع اسید در بدن (اسیدوز) شده و عملکرد قلب و عروق را مختل میکند.
۵. سمزدایی دارویی یا شیمیایی در موارد خاص
در مسمومیتهای شدید (مثلاً با لیتیوم یا اتیلن گلیکول)، دیالیز ممکن است برای پاکسازی سریع سم از خون بهکار رود.

بدون دیالیز، چه اتفاقی میافتد؟
بدون انجام دیالیز در موارد نارسایی کلیه شدید: سموم افزایش مییابند. مایعات ریه را پر میکنند. قلب ممکن است از کار بیفتد. بیمار در عرض چند روز تا چند هفته فوت میکند. دیالیز یعنی “جایگزینی عملکرد حیاتی کلیهها”دیالیز، درمان نهایی نیست، بلکه یک درمان حمایتی است تا: زندگی بیمار حفظ شود،کیفیت زندگی بهتر شود،فرصت برای پیوند کلیه فراهم گردد (در صورت امکان)
دیالیز به چه صورت انجام میشود؟
دیالیز به دو روش اصلی انجام میشود:
🔵 همودیالیز (Hemodialysis)
🟡 دیالیز صفاقی (Peritoneal Dialysis)
هر کدام از این روشها مکانیزم، تجهیزات و شرایط خاص خود را دارند.
✅ روش اول: همودیالیز (Hemodialysis)
🔹 چطور انجام میشود؟
در همودیالیز، خون بیمار از بدن خارج میشود، وارد دستگاه دیالیز (دیالایزر) میگردد، در آنجا تصفیه شده و دوباره به بدن بازمیگردد.
🔧 اجزای اصلی دستگاه همودیالیز:
پمپ خون: خون را از بدن بیرون میکشد.
دیالایزر (فیلتر): مثل یک کلیه مصنوعی، مواد زائد، سموم و مایعات اضافی را از خون جدا میکند.
مایع دیالیز (دیالیزیت): حاوی ترکیبات خاص برای تبادل مواد با خون.
سیستم مانیتور فشار و دما: ایمنی فرایند را تضمین میکند.
📍 چگونه خون از بدن گرفته میشود؟
از طریق یکی از راههای زیر:
فیستول شریانیوریدی (AVF): اتصال جراحی بین شریان و ورید (پایدارترین روش)
گرافت مصنوعی: اگر رگ مناسب نباشد
کاتتر ورید مرکزی: در موارد اورژانسی یا موقت
⏱ مدت زمان و دفعات:
معمولاً ۳ بار در هفته
هر جلسه حدود ۳ تا ۵ ساعت
✅ روش دوم: دیالیز صفاقی (Peritoneal Dialysis)
🔹 چطور انجام میشود؟
در این روش، از صفاق (پردهای در داخل شکم) به عنوان فیلتر استفاده میشود. مایع دیالیز از طریق کاتتر وارد حفره شکمی میشود، و پس از تبادل مواد، از بدن خارج میگردد.
📍 چگونه انجام میشود؟
یک کاتتر دائمی در شکم کار گذاشته میشود.
مایع دیالیز وارد شکم میشود.
تبادل سموم و مواد زائد از رگهای صفاق به مایع انجام میشود.
مایع بعد از چند ساعت تخلیه و مایع جدید جایگزین میشود.
🕰 انواع روشهای دیالیز صفاقی:
CAPD (دیالیز صفاقی مداوم سرپایی): بیمار روزانه ۳–۵ بار خود مایع را تعویض میکند.
APD (دیالیز صفاقی خودکار): با دستگاه مخصوص در طول شب انجام میشود.
📊 مقایسه کلی دو روش:
ویژگی همودیالیز دیالیز صفاقی
مکان انجام مرکز دیالیز یا خانه خانه
دفعات ۳ بار در هفته روزانه یا شبانه
روش ورود فیستول یا کاتتر کاتتر شکمی
کنترل توسط تیم پزشکی بیمار یا خانواده
نیاز به دستگاه بله معمولاً ندارد (در CAPD)
🩺 نکته مهم:
انتخاب نوع دیالیز بستگی به موارد زیر دارد:
شرایط بالینی بیمار
دسترسی عروقی مناسب
سطح آموزش بیمار
بیماریهای همراه (دیابت، نارسایی قلبی و…)
امکانات محیطی و خانواده

کدام دیالیز بهتر است؟
پاسخ به اینکه “کدام دیالیز بهتر است؟” بستگی به شرایط بالینی، سبک زندگی، بیماریهای زمینهای، سن بیمار و حتی امکانات محلی دارد. هیچ پاسخ یکسانی برای همه وجود ندارد. اما برای درک بهتر، بیایید دو روش اصلی را با هم مقایسه کنیم:
مقایسه همودیالیز و دیالیز صفاقی
معیار همودیالیز (Hemodialysis) دیالیز صفاقی (Peritoneal Dialysis)
مکان انجام معمولاً در مرکز دیالیز در منزل
دفعات انجام ۳ بار در هفته (هر بار ۳–۵ ساعت) روزانه یا شبانه (۲–۴ بار)
وابستگی به پرسنل نیاز به تیم پرستاری و پزشک بیمار میتواند خودش انجام دهد
نیاز به سوزن و دسترسی عروقی بله (فیستول یا کاتتر) خیر (کاتتر شکمی دائمی)
محدودیت غذایی بیشتر کمتر
انعطاف زمانی کمتر (زمان ثابت در هفته) بیشتر (قابل تنظیم توسط بیمار)
میزان حفظ عملکرد باقیمانده کلیه کمتر بیشتر حفظ میشود
ریسک عفونت خطر عفونت خون (سپسیس) در کاتتر خطر پریتونیت (عفونت صفاق)
مناسب برای کودکان و سالمندان نسبتاً مناسب در کودکان و جوانترها بسیار مناسبتر است
تحرک و استقلال بیمار کمتر بیشتر، مناسب برای سفر و زندگی فعالتر
✅ دیالیز صفاقی بهتر است اگر:
بیمار جوان، فعال و مسئولیتپذیر باشد – بخواهد درمانش را در خانه انجام دهد – دسترسی عروقی خوبی ندارد -بخواهد رژیم غذایی و مایعات راحتتری داشته باشد
✅ همودیالیز بهتر است اگر:
بیمار نتواند از عهده دیالیز صفاقی بربیاید – مشکلات شکمی (مانند جراحی شکم یا فتق) دارد – محیط خانه برای نگهداری تجهیزات مناسب نیست نیاز به پایش دقیق پزشکی دارد (مثلاً در بیماران قلبی)
📌 پس نتیجهگیری این است:
❝هیچ دیالیزی ذاتاً “بهتر” از دیگری نیست، بلکه باید دید برای کدام بیمار، در چه شرایطی، کدام روش مناسبتر است.
عوارض دیالیز چیست؟
عوارض دیالیز میتوانند بسته به نوع دیالیز (همودیالیز یا دیالیز صفاقی)، وضعیت عمومی بیمار، محل انجام، و مهارت پرسنل متفاوت باشند. هرچند دیالیز یک درمان نجاتبخش است، اما بیعارضه نیست.
⚠️ عوارض شایع دیالیز
✅ عوارض همودیالیز (Hemodialysis)
🔹 عارضه 🔍 توضیح
افت فشار خون (هیپوتانسیون) شایعترین عارضه. ناشی از خروج سریع مایع از بدن
گرفتگی عضلات بهویژه پاها؛ به دلیل کاهش حجم یا اختلالات الکترولیتی
سردرد، تهوع و استفراغ بهویژه در جلسات اول یا تغییر ناگهانی در نرخ دیالیز
خستگی شدید بعد از دیالیز اغلب به دلیل کاهش حجم خون و نوسانات فشار
خونریزی از محل فیستول یا کاتتر در صورت آسیب یا مراقبت نامناسب
عفونتهای عروقی (سپسیس) بهویژه در کاتترهای ورید مرکزی
آنمی (کمخونی) به علت کاهش تولید اریتروپویتین توسط کلیهها و از دست رفتن خون
خارش پوست بهدلیل بالا بودن فسفر و اوره در خون
درد قفسه سینه یا آریتمی قلبی به دلیل عدم تعادل الکترولیتها بهویژه پتاسیم
✅ عوارض دیالیز صفاقی (Peritoneal Dialysis)
🔹 عارضه 🔍 توضیح
پریتونیت (عفونت صفاق) شایعترین عارضه دیالیز صفاقی. با تب، درد شکم، کدورت مایع دیالیز مشخص میشود
عفونت در محل خروج کاتتر در صورت عدم رعایت بهداشت یا تکنیک اشتباه
فتق شکمی بهدلیل فشار مایع دیالیز داخل شکم
افزایش وزن بهعلت جذب گلوکز از مایع دیالیز
نفخ، سیری زودرس یا یبوست به دلیل وجود مایع در حفره شکمی
نشتی مایع از اطراف کاتتر اگر جای کاتتر خوب ترمیم نشده باشد
ناکارآمدی صفاق در طول زمان صفاق ممکن است دیگر نتواند بهدرستی عمل کند (در درازمدت)
🔸 عوارض مشترک هر دو نوع دیالیز:
پوکی استخوان و اختلالات کلسیم/فسفر
خارش پوست
افسردگی و اضطراب
نارسایی قلبی در صورت عدم کنترل مایع
نوسانات قند خون (بهویژه در بیماران دیابتی)
🩺 آیا میتوان عوارض را کاهش داد؟
بله، با:
آموزش مناسب بیمار و خانواده
رعایت رژیم غذایی و مصرف داروها
کنترل دقیق مایعات و فشار خون
مراقبت از مسیر دسترسی (فیستول یا کاتتر)
انتخاب نوع دیالیز مناسب با شرایط بیمار
دیالیز و مرگ
پرسش «دیالیز و مرگ» یکی از حساسترین و مهمترین دغدغههای بیماران و خانوادههاست. در ادامه، با زبانی علمی ولی ساده توضیح میدهم که آیا دیالیز باعث مرگ میشود؟ چه زمانی خطرناک است؟ و چگونه میتوان زندگی با دیالیز را طولانیتر و باکیفیتتر کرد.
آیا دیالیز باعث مرگ میشود؟
❌ خیر، دیالیز بهخودیخود باعث مرگ نمیشود.
بلکه برعکس، دیالیز یک درمان نجاتدهنده زندگی است که جایگزین عملکرد ازکارافتاده کلیهها میشود. اما اگر: بیمار دیالیز را بهموقع یا درست انجام ندهد، از رژیم غذایی، داروها یا مراقبتهای پزشکی پیروی نکند،یا دچار عوارض شدید (مثل عفونت، ایست قلبی، افت فشار شدید) شود، 🔺 خطر مرگ افزایش مییابد.وضعیت خطرناک توضیح
❌ عدم انجام دیالیز بهموقع تجمع سموم و پتاسیم بالا میتواند منجر به ایست قلبی شود.
⚡ عفونت شدید (پریتونیت یا سپسیس) بهویژه در بیماران دارای کاتتر یا دیالیز صفاقی
💔 اختلالات قلبی-عروقی شایعترین علت مرگ بیماران دیالیزی
🩸 خونریزی شدید مثلاً از فیستول یا گرافت یا اختلال انعقادی
❗ افت شدید فشار خون در حین دیالیز ممکن است به شوک و مرگ ناگهانی منجر شود
😔 افسردگی و ترک درمان برخی بیماران بهدلیل خستگی روانی از دیالیز، درمان را کنار میگذارند
📊 آمار و واقعیتها:
مطالعات جهانی نشان میدهند که بیماران دیالیزی در صورت رعایت مراقبتهای درمانی و تغذیهای میتوانند سالها زندگی کنند.برخی بیماران حتی ۲۰ سال یا بیشتر با دیالیز زنده ماندهاند. پیوند کلیه شانس بقا را بیشتر و کیفیت زندگی را بالاتر میبرد، اما همیشه امکانپذیر نیست.
💡 چگونه خطر مرگ در این بیماران کاهش مییابد؟
✅ مراجعه منظم به مرکز دیالیز
✅ انجام کامل جلسات دیالیز (نه کمتر یا دیرتر)
✅ کنترل دقیق فشار خون، وزن و مایعات
✅ رژیم غذایی مناسب (کم نمک، کنترل پتاسیم و فسفر)
✅ مصرف داروهای تجویزی (مانند فسفات بایندر، ویتامین D، اریتروپویتین)
✅ حفظ بهداشت فیستول یا کاتتر
✅ پیگیری روحی-روانی بیمار (درمان افسردگی)
آیا مرگ با دیالیز قابل پیشگیری است؟
در بسیاری موارد، بله.
دیالیز مثل یک پل است بین زندگی بدون کلیه و فرصت ادامه زندگی یا پیوند کلیه.
اگر درست استفاده شود، میتواند جان بیمار را نجات دهد و زندگی باکیفیت ایجاد کند.

عوارض دیالیز برای افراد مسن
عوارض دیالیز در افراد مسن (بیش از ۶۵ سال) میتواند شدیدتر، پیچیدهتر و گاهی خطرناکتر از افراد جوانتر باشد. چون سالمندان معمولاً با مشکلات دیگری مثل بیماری قلبی، فشار خون، دیابت، کاهش توان حرکتی و ضعف سیستم ایمنی هم درگیر هستند. بنابراین، تصمیم برای شروع دیالیز در سالمندان باید با دقت و بررسی همهجانبه انجام شود.
⚠️ مهمترین عوارض دیالیز در سالمندان:
۱. افت فشار خون حین دیالیز
شایعترین عارضه در سالمندان
منجر به سرگیجه، بیحالی، غش، و حتی زمین خوردن میشود
به دلیل حساسیت بیشتر سیستم قلبیعروقی و کاهش ذخایر حجم بدن
۲. خستگی شدید و کاهش انرژی
بسیاری از سالمندان پس از هر جلسه دیالیز، دچار ضعف شدید، بیحالی و بیانگیزگی میشوند.
این مسئله ممکن است کیفیت زندگی و استقلال فرد را کاهش دهد.
۳. کاهش شناخت و حافظه (افت شناختی)
نوسانات فشار خون، کمبود اکسیژنرسانی به مغز و استرس دیالیز میتواند باعث:
کاهش تمرکز
گیجی
کندی حافظه
شود، بهویژه در افراد بالای ۷۵ سال
۴. ریسک بالای عفونت
بهویژه در صورت استفاده از کاتتر ورید مرکزی یا دیالیز صفاقی
ضعف سیستم ایمنی در سالمندان عفونت را خطرناکتر میکند

۵. گرفتگی عضلات و درد استخوانها
به علت کاهش تعادل الکترولیتی و اختلال در متابولیسم کلسیم و فسفر
۶. پوکی استخوان و شکستگیها
ترکیب نارسایی کلیه، کمتحرکی و پیری → پوکی استخوان شدید
زمین خوردن پس از دیالیز → شکستگی لگن یا استخوان ران بسیار شایع و خطرناک است
۷. کاهش اشتها و سوءتغذیه
دیالیز میتواند اشتها را کم کند، بهویژه در سالمندان
در نتیجه کاهش وزن، ضعف سیستم ایمنی و افت قند و آلبومین خون
۸. افسردگی و احساس بیارزشی
سالمندان دیالیزی ممکن است احساس خستگی از زندگی، سربار بودن یا بیفایده بودن کنند
این احساسات اگر شناسایی نشوند، منجر به ترک درمان یا حتی خودکشی خاموش میشوند
۹. مشکلات در مدیریت درمان
سالمندان ممکن است فراموش کنند دارو مصرف کنند، یا نتوانند خودشان مسیر دیالیز را مراقبت کنند
در این موارد، حمایت خانواده یا پرستار ضروری است
✅ راهکارهای کاهش عوارض دیالیز در سالمندان:
✔ راهکار 🔍 توضیح
تنظیم دقیق حجم مایع خروجی برای پیشگیری از افت فشار
دیالیز با سرعت کمتر و مدت طولانیتر برای حفظ پایداری همودینامیک
کنترل تغذیه با کمک کارشناس تغذیه برای جلوگیری از سوءتغذیه و ضعف
آموزش خانواده و پرستاران برای حمایت مؤثر از سالمند
پیگیری سلامت روان درمان افسردگی، گفتوگو، مشارکت اجتماعی
ارزیابی دورهای نیاز به ادامه دیالیز در برخی سالمندان ضعیف، دیالیز حمایتی ممکن است مناسبتر باشد
🩺 نکته پایانی:
دیالیز در سالمندان باید شخصیسازیشده باشد.
هدف، فقط زندهماندن نیست، بلکه زندهبودن با کیفیت و کرامت انسانی است.
دیالیز در چه قسمتهایی انجام میشود؟
۱️⃣ از نظر محل انجام دیالیز (Location)
✅ الف. مرکز دیالیز (Dialysis Center)
رایجترین محل انجام دیالیز در بیشتر کشورها
تحت نظارت تیم درمان (پزشک، پرستار، تکنسین دیالیز)
مخصوص همودیالیز
معمولاً بیمار ۳ روز در هفته مراجعه میکند (هر بار ۳–۵ ساعت)
✅ ب. در منزل (Home Dialysis)
قابل انجام برای همودیالیز و دیالیز صفاقی
نیاز به آموزش بیمار و خانواده
انعطافپذیرتر و مناسب برای بیماران با توانایی بیشتر
روشهای خانگی شامل:
دیالیز صفاقی مداوم (CAPD)
دیالیز صفاقی خودکار (APD)
همودیالیز خانگی با دستگاه قابلحمل
✅ ج. در بیمارستان (Hospital Inpatient Dialysis)
مخصوص بیماران بستری (مثلاً در ICU)
برای بیماران با شرایط حاد، ناپایدار یا دارای نارسایی کلیه حاد (AKI)
اغلب از دیالیز پیوسته (CRRT) یا همودیالیز اضطراری استفاده میشود
۲️⃣ از نظر محل ورود و دسترسی به بدن (Access Site)
📍 برای همودیالیز:
روش محل قرارگیری توضیح
فیستول شریانیوریدی (AVF) بازو (معمولاً ساعد یا بالای بازو) اتصال جراحی بین شریان و ورید، بهترین نوع دسترسی
گرافت مصنوعی (AVG) بازو یا ران اگر رگ مناسب نباشد، از گرافت مصنوعی استفاده میشود
کاتتر ورید مرکزی گردن (ورید ژوگولار)، قفسه سینه (سابکلاوین)، یا کشاله ران در شرایط اورژانسی یا موقت، ریسک بالای عفونت
📍 برای دیالیز صفاقی (PD):
روش محل قرارگیری توضیح
کاتتر صفاقی Tenckhoff شکم (معمولاً پایین و سمت چپ) به داخل حفره صفاق کار گذاشته میشود، برای ورود و خروج مایع دیالیز
🩺 جمعبندی:
نوع دیالیز محل انجام محل ورود به بدن
همودیالیز مرکز دیالیز / خانه / بیمارستان فیستول، گرافت، کاتتر
دیالیز صفاقی خانه / بیمارستان کاتتر شکمی (Tenckhoff)
دیالیز پیوسته (CRRT) فقط ICU کاتتر ورید مرکزی
آیا دیالیز در بیماران دیابت انجام میشود؟
بله، **دیالیز در بیماران دیابتی نهتنها انجام میشود، بلکه در بسیاری موارد ضروری است، چون دیابت شایعترین علت نارسایی کلیه در جهان است. بیش از ۴۰٪ بیماران دیالیزی، به دلیل عوارض دیابت به نارسایی کلیه دچار شدهاند.
✅ چرا بیماران دیابتی نیاز به دیالیز پیدا میکنند؟
دیابت (بهویژه اگر طولانیمدت و کنترلنشده باشد) به مویرگهای کوچک در کلیه آسیب میزند. این آسیب به مرور زمان منجر به:
🔻 نفروپاتی دیابتی (Diabetic Nephropathy)
🔻 دفع پروتئین در ادرار (پروتئینوری)
🔻 کاهش تدریجی عملکرد کلیهها
🔻 نارسایی کلیه مرحله نهایی (ESRD)
در این مرحله، دیالیز یا پیوند کلیه، تنها راه ادامه زندگی بیمار است.
⚠️ آیا دیالیز در بیماران دیابتی خطرناکتر است؟
در بیماران دیابتی، دیالیز با مراقبتهای ویژه انجام میشود، چون:
چالش توضیح
⚠ نوسانات قند خون دیالیز ممکن است قند خون را کاهش دهد (بهویژه در دیالیز صفاقی با گلوکز بالا)
⚠ مشکلات عروقی دیابت باعث کاهش کیفیت رگها میشود → ایجاد فیستول ممکن است دشوار باشد
⚠ خطر بیشتر عفونت سیستم ایمنی ضعیفتر → ریسک عفونت بالاتر است
⚠ آسیب به اعصاب و قلب بیماران دیابتی بیشتر در معرض آریتمی یا افت فشار هستند
✅ کدام نوع دیالیز برای دیابتیها بهتر است؟
روش دیالیز مزایا چالشها
همودیالیز کنترل بهتر مایعات و اوره خطر افت فشار، مشکلات رگی
دیالیز صفاقی (PD) امکان دیالیز در خانه، انعطافپذیرتر جذب قند از مایع دیالیز → افزایش قند خون
بنابراین، انتخاب روش دیالیز برای بیمار دیابتی باید بهصورت فردی و با نظر پزشک انجام شود.
🩺 نکات مهم برای بیماران دیابتی دیالیزی:
کنترل دقیق قند خون (قبل و بعد از دیالیز)
پیروی از رژیم غذایی مخصوص (کم سدیم، کم پتاسیم، تنظیم کربوهیدرات)
مراقبت از پاها و پوست برای پیشگیری از زخمها
پیگیری منظم با متخصص کلیه، دیابت و تغذیه
مراقبت ویژه از مسیر دسترسی دیالیز (فیستول یا کاتتر)
🕊️ نتیجهگیری:
دیالیز برای بیماران دیابتی کاملاً قابل انجام و حیاتی است.
با مراقبت دقیق، آموزش کافی و پیگیری مستمر، این بیماران میتوانند سالها زندگی با کیفیت داشته باشند.
هزینه دیالیز
هزینه دیالیز میتواند بسیار متغیر باشد و به عوامل مختلفی بستگی دارد. در ادامه مهمترین عوامل تأثیرگذار بر هزینه دیالیز و حدود تقریبی آن را توضیح میدهم:
عوامل تأثیرگذار بر هزینه دیالیز
۱. نوع دیالیز
همودیالیز معمولاً هزینه بیشتری دارد به دلیل نیاز به دستگاه، محل درمان، نیروی انسانی و مواد مصرفی.
دیالیز صفاقی هزینه مواد مصرفی (مایع دیالیز) و کاتتر دارد، ولی معمولاً هزینه کلی کمتر است و ممکن است در منزل انجام شود.
۲. محل انجام دیالیز
دیالیز در مرکز تخصصی هزینه بیشتری دارد نسبت به دیالیز خانگی.
دیالیز در بیمارستان ممکن است هزینه بستری و خدمات اضافه را شامل شود.
۳. کشور و منطقه جغرافیایی
هزینهها در کشورهای مختلف و حتی شهرهای مختلف بسیار متفاوت است.
بیمههای درمانی، کمکهای دولتی و برنامههای حمایتی نقش مهمی در کاهش هزینه دارند.
۴. تعداد جلسات و طول دوره درمان
تعداد جلسات دیالیز در هفته (معمولاً ۳ جلسه)
مدت زمان درمان (برخی بیماران سالها دیالیز میشوند)
۵. داروها و مراقبتهای جانبی
داروهای مکمل مانند اریتروپویتین، فسفات بایندر، ویتامینها
آزمایشهای دورهای و ویزیتهای پزشکی
حدود تقریبی هزینه دیالیز (مثال کلی، دلار آمریکا)
نوع دیالیز هزینه هر جلسه هزینه ماهانه (۳ جلسه)
همودیالیز ۱۵۰ تا ۳۰۰ دلار ۴۵۰ تا ۹۰۰ دلار
دیالیز صفاقی مواد مصرفی حدود ۱۰۰۰ تا ۱۵۰۰ دلار در ماه ۱۰۰۰ تا ۱۵۰۰ دلار
پوشش بیمه و کمکهای مالی
در بسیاری کشورها بیمههای دولتی یا خصوصی بخش عمده هزینه دیالیز را پوشش میدهند.
در ایران، بیمه سلامت و بیمههای تکمیلی هزینهها را کاهش میدهند.
برخی مؤسسات خیریه و سازمانهای حمایتی نیز به بیماران کمک میکنند.
نکته مهم:
هزینههای غیرمستقیم مثل رفتوآمد به مرکز دیالیز، هزینه تغذیه خاص، داروهای مکمل و کاهش درآمد بیمار هم باید در نظر گرفته شود
اگر دیالیز جواب ندهد، چه باید کرد؟
وقتی میگوییم «دیالیز جواب ندهد»، معمولاً منظور این است که دیالیز نتوانسته به اندازه کافی مواد زائد، مایعات اضافی، یا تعادل الکترولیتها را در بدن بیمار حفظ کند یا وضعیت بالینی بیمار بهبود نیابد. این وضعیت میتواند دلایل مختلفی داشته باشد و پاسخ به آن بستگی به علت اصلی و شرایط بیمار دارد.
دلایل ممکن برای عدم پاسخ مناسب به دیالیز
مشکل در عملکرد دستگاه یا تنظیمات دیالیز
کیفیت پایین دیالیز (مثلاً جریان خون کم، زمان دیالیز کوتاه)
مشکلات فنی در دستگاه یا دیالایزر
دسترسی عروقی نامناسب
انسداد یا عفونت در فیستول یا کاتتر
فیستول یا کاتتر ناکافی یا خراب
تجمع مایعات و مواد زائد بیشتر از حد توان دیالیز
رژیم غذایی نامناسب با مصرف زیاد نمک یا پروتئین
مصرف داروها یا مواد سمی
بیماریهای همراه مانند نارسایی قلبی یا کبدی
عفونت یا بیماری زمینهای شدید
پریتونیت در دیالیز صفاقی
عفونت سیستمیک
اختلالات متابولیک یا مشکلات دیگر
اسیدوز مقاوم
اختلالات خونریزی یا کمخونی شدید
چه اقداماتی باید انجام شود؟
۱. بررسی و اصلاح تکنیکی دیالیز
تنظیم مجدد زمان، دوز و شدت دیالیز
بررسی و رفع مشکلات دستگاه
تعویض یا ترمیم مسیر دسترسی عروقی
۲. ارزیابی وضعیت بالینی بیمار
بررسی وزن، فشار خون، وضعیت مایعات بدن
آزمایش خون برای بررسی مواد زائد، الکترولیتها و اسیدوز
۳. اصلاح رژیم غذایی و دارویی
آموزش بیمار درباره رژیم غذایی مناسب
تنظیم داروهای کمکی
۴. درمان بیماریهای زمینهای و عفونتها
مصرف آنتیبیوتیک در صورت وجود عفونت
کنترل بیماریهای همراه مثل نارسایی قلبی
۵. ارزیابی امکان پیوند کلیه
اگر بیمار کاندید پیوند است، تسریع روند پیوند
۶. در صورت ادامه عدم پاسخ، ممکن است نیاز به درمانهای حمایتی یا تغییر روش درمانی باشد
مانند دیالیز مداوم (CRRT) در بیماران بستری
یا در موارد خاص، بحث در مورد درمان حمایتی و مراقبت تسکینی
نکته مهم:
اگر دیالیز جواب ندهد و بیمار وضعیت بحرانی پیدا کند، نیاز به مراجعه فوری به تیم تخصصی و در صورت لزوم انتقال به بخش مراقبتهای ویژه (ICU) دارد.
آناتومی و فیزیولوژی کلیه
کلیه ها یک جفت عضو لوبیایی شکل هستند که محل اصلی و صحیح قرارگیری آنها در منطقهی Retropritoneal از محدوده T 12 تا L2 یا L1 می باشد . هر کلیه در یک فرد بالغ cm 13– ۱۲ ارتفاع دارد .کلیه ی راست به علت محل قرارگیری کبد ، نسبت به کلیهی چپ ، مقداری پایین تر قرار می گیرد .کلیه ها توسط بافت همبند وفا شیایی کلیوی در محل خود حفظ می شوند .

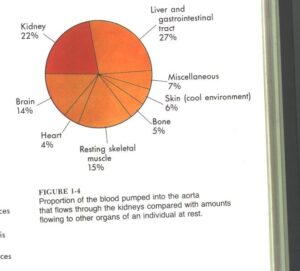
ترتیب قرارگیری بافت های کلیه ؛ کورتکس ، مدولا ، هرم های کلیوی ، لگنچه های کوچک و گلنچه های بزرگ ، مجرای میزنای (ureter ) .تمام وزن کلیه ها کمتر از ۱ % کل وزن بدن است اما با این وجود ۲۵% از برون ده قلبی را به خود اختصاص میدهند . کلیه هـا توسط شریان کلیوی که از آئورت شکمی منشعب شده خونرسانی می شوند . تنها ارگانی که از نطر میـزان جریان خون با کلیــه ها رقابت می کند کبد است که ۲۷% برون ده قلب را به خود اختصاص می دهند که البته نسبـــت به وزن بالای آن نسبت به کلیه ها طبیعی است .خونرسانی به کلیه ها توسط شریان کلیوی انجام میشود که از آئورت شکمی منشعب میشود .از نظر خصوصیات ظاهری شریان کلیوی شریانی پهن و کوتاه میباشد و با استفاده از این خصوصیت نسبت به نوسانات فشار خون عمومی واکنش نشان داده و خود را تطبیق میدهد..بعد از انجام وظائف خود وانجام تصفیه از طریق ورید کلیوی و سپس ورید اجوف تحتانی[۱]به قلب باز میگردد.

مکانیزم عمل کلیه ها به اشکال زیر انجام می شود:
- فیلتراسیون Filtration
- بازجذبReabsorption
- ترشح Secrtion
فیلتراسیون اولین مرحله از فرایند پاکسازی در کلیه هاست که بطور کلی تمام پلاسما(بدون سلول های خونی) با تمام ترکیبات به داخل گلو مرول فیلتره میشود که همان GFRمیباشد.
باز جذب[۱]
یکی از مهمترین فرایندهای عملیاتی در کلیه هاست که به شکلهای مختلف انجام میشود مانند باز جذب فعال،باز جذب تسهیل شده و باز جذب غیر فعال که بر اساس صرف انرژی ویا بصورت همراهی مواد با هم و یا بر اساس پدیده اسمز و انتشار انجام میشود.
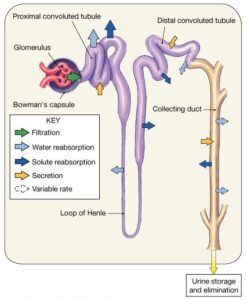
ترشحSecrtion
آخرین فرایند پاکسازی در کلیه ها توسط ترشح اتفاق می افتد که بعضی از مواد در آخرین لحظه و یا در حین مسیر مجددا به داخل توبولهای کلیه ریخته و دفع میشود.
ساختــار کلیه ها
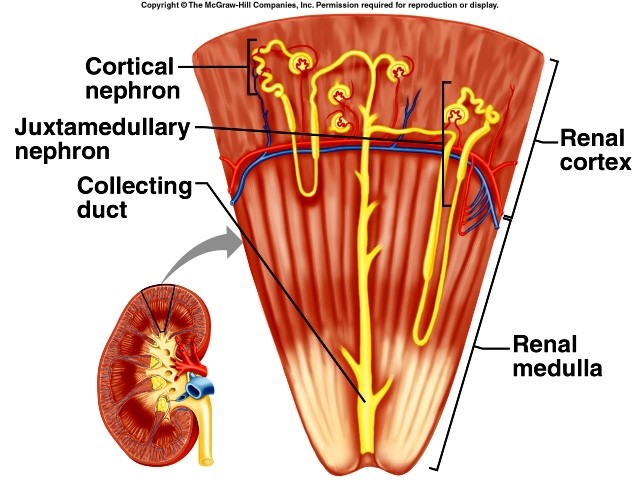
داخل هــر کلیه ۰۰۰/۲۰۰/۱-۱ نفرون وجود دارد . نفرون ها واحدهای عملیاتی کلیه ها هستنـــد که به صورت مستقل عمل می کنند . این ویژگی نفرون ها به عنوان یک مزیت در پیــونـد کلیه استفاده می شود ، همچینین موجب می شود که حتی در صورت باقی ماندن یک چهارم از کــل نفـرون ها ، فعالیت های بدن در حد پایه حمایت شوند اما از طرفی به عنوان یک بیماری خاموش تلقی می شود ! چون بلافاصله پس از شروع تخریب نفرون ها ، علائم بالینــــی واضح ظاهر نمی شود و تشخیص به موقع صورت نمیگیرد . در مرحله ESRD بیش از ۹۰% نفرون ها از بین رفتهاند .
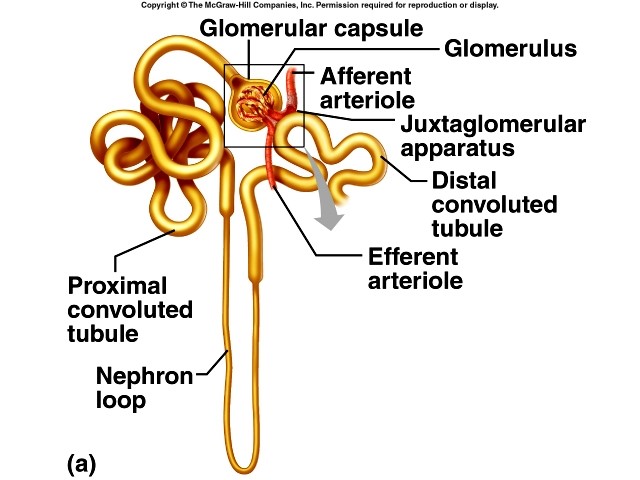
هر نفرون از قسمت های مختلفــی تشکیل شده است ؛ کپسول بومن و کلاف مویرگی درون آن به نام گلومرول ، لولهی خمیـدهی نزدیک ، لوله هنله ، لوله خمیدهی دور لولــه های جمع کنندهی ادرار . هــــر کدام از این قسمت ها ویژگی و وظایف خاص خود را دارند .

فرآیند دیالیز و صافی های مورد استفاده در آن بر اساس ساختار مویرگی و کلاف مانند گلومرول طراحی شدهاند .بازجذب آب و لوله های خمیده و جمع کننده تحت تاثیر ADH ، آلووسترون و ANP صورت می گیرد .بیش از ۶۰% باز جذب در لوله های خمیده ی نزدیک و حدود ۳۰درصد بازجذب در قوس هنله و ۷درصد در لوله خمیده دور و حدود ۲درصد در لوله های جمع کننده صورت می گیرد .نفرون های کورتکس نسبت به نفرون های مدولا ، پایه ی بلندتر و آستانه ی تحمل بالاتری دارند .

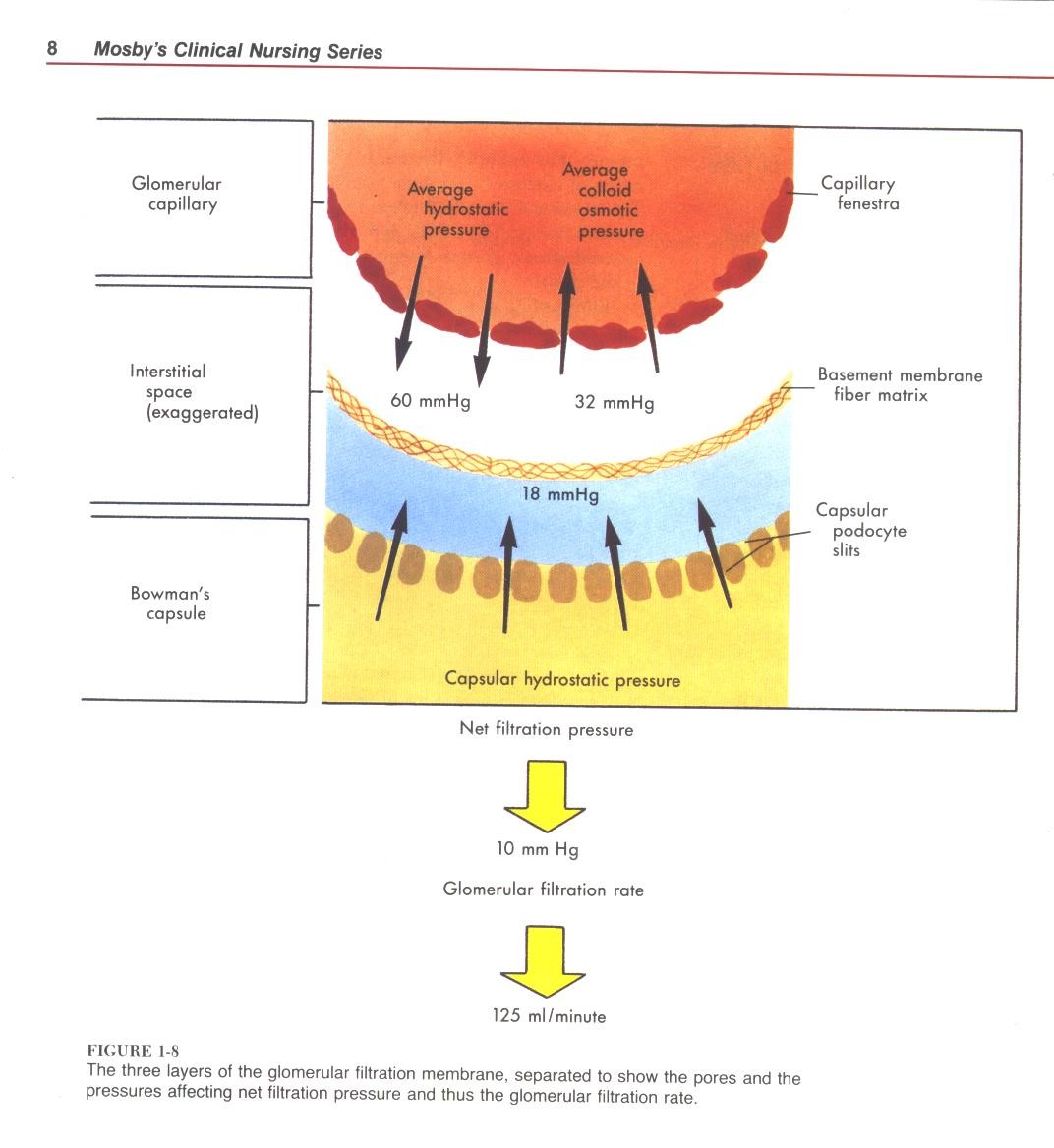
نیروهای حاکم بر فیلتراسیون
بسیاری از بیماری های کلیوی بر اثر اختلال در این نیروها ایجاد می شوند .
۱ – فشار هیدرواستاتیک ؛ حاصــل ضربان قلب ( فشار خون داخل عروق ) است و میزان آن mmhg 60 می باشد . تمـایــل و جهت این فشار به سمت خروج مایع از عروق است . فشارهای مقابله کننده با این فرآیند که اجـــازهی خـروج کامل خون را از عروق نمی دهند عبارتند از ؛ فشار انکوتیک و مقاومت دیوارهی عروق .
۲ – فشار انکوتیک ( کلوئیدی پلاسما ) ؛ 70% – ۶۰ بیماری های کلیوی با دفع پروتئین همـــراه هستنـد به محــض کاهش پروتئین های پلاسما ، خروج مایع از عروق رخ داده وادم ایجاد می شود که در ابتدا لوکالیزه است و فقط در انــدام انتهایی مشاهده میشود اما به مرور جنرالیزه می شود .
۳ – مقاومت دیواره عروق ؛ یکی از عوامل ایجاد بیماریهای کلیوی ، بیماریـهای عروقی هستند مثل دیابت ، فشار خون مزمن لوپوس ، اسکلرودرمی ، واسکولیت و ….
۱ – فشار هیدوراستاتیک = mmhg 60
۲ – فشار انکوتیک = mmhg ۳۲
۳ – مقاومت عروق = mmhg 18


میزان فیلتراسیون گلومرولی :
برای انجام فیلتراسیون ، فشار و جـریــان خون کافی لازم است . به همین دلیل در مواقع بروز شوک ، جهت تامین جریان کلیه ها به صورت جبرانی ، جریــان ادرار کاهش یافتــه و فرد دچار آنوری یا الیگــوری می شود . لازم است پرستار علائم شوک را به موقع شناسایی کرده و با آن مقابله کند .ضریــب فیلتراسیون ( uf یا Kf ) غشاء گلومرولی که نشان دهندهی نفوذ پــذیـری آن است .۵/۱۲ می باشد . در نتیجــه میزان فیلتراسیون گلومرولی برابر است با ؛
180L/day یا ۱۲۵ ml/min= 12/۵× ۱۰
این عدد بیانگر این است که در طول یک شبانه روز ۶۰ بار تمام پلاسمای بدن توسط کلیه ما تصفیه می شود .
در نهایت ۲% – ۱ از میزان فیلتراسیون روزانه به ادرار تبدیل می شــود ( یعنی حدود ۰/۶– ۲/۵ لیتر) و ۹۹% باقیـمانـده مجدداً بازجذب می شود که البته میزان ادرار روزانه بستگی به شرایط جسمی بیمار و میزان مصرف مایعـــــات هم دارد و می تواند کمتر یا بیشتر باشد .

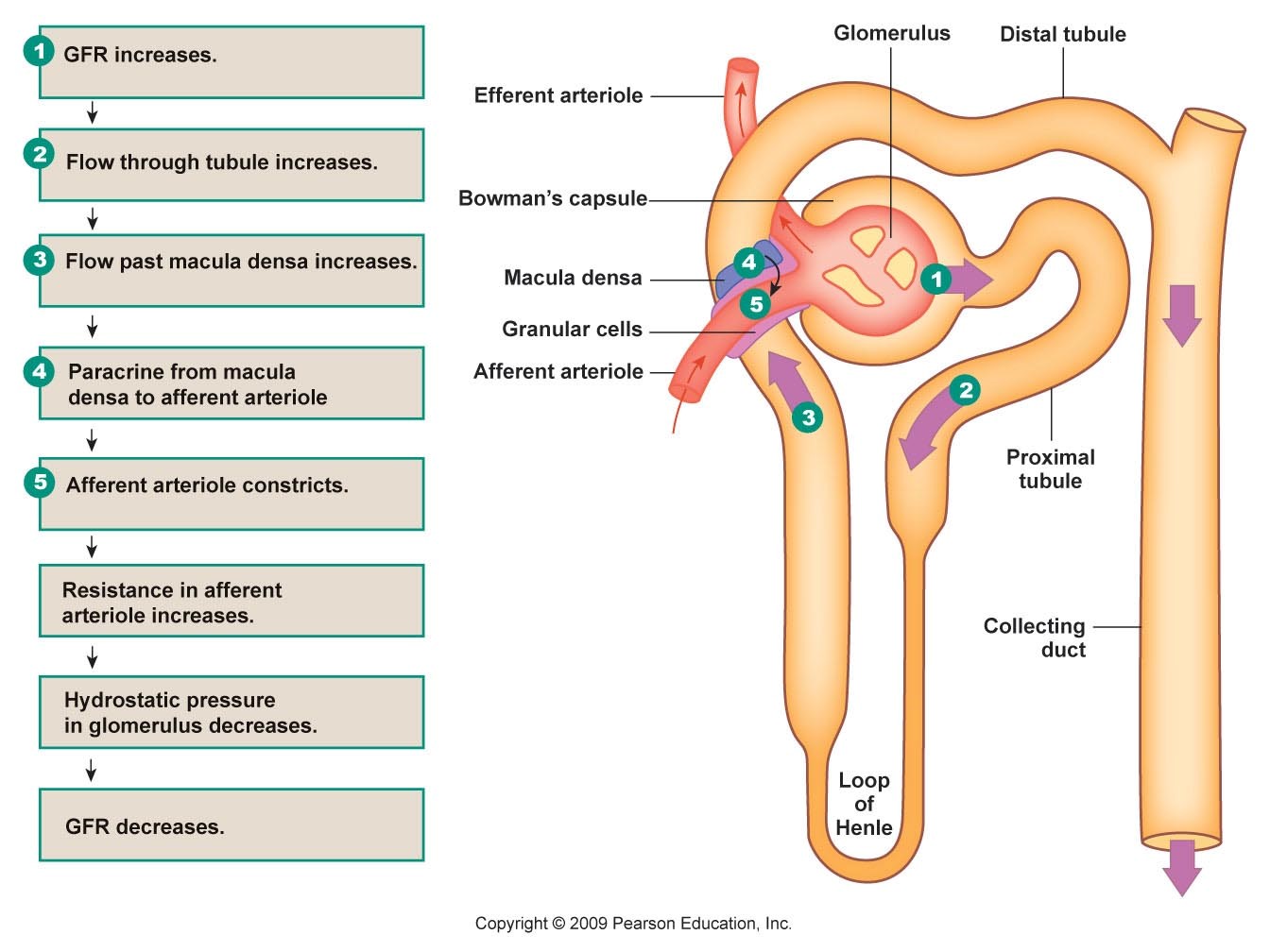
عوامل موثر بر GFR
فشارخون و میزان جریانخون کلیه،میزان پروتئین های پلاسما ( کاهش پروتئین ها در سندرم نفروتیک ، گلومرولونفریت و واسکولیت ها موجب التهاب عروق و افزایش نفوذ پذیری آنها می شود . ) عوامل هورمونی ( رنین ، آنژیوتانین ، آلووسترون ، ADH ، ANP ) و اسنداد در مسیر خروج ادرار .

اعمال اصلی کلیه ها
برای درک بهتر اعمال کلیه بهتر است که این اعمال را در سه گروه اصلی تقسیم نماییم که عبارتند از:
۱-اعمال تعادلی:
الف-تنظیم حجم و اسمولاریته مایعات بدن
ب-تنظیم وتعادل الکترولیتها
ج-تنظیم و تعادل اسیدیته خون
د-تنظیم و تعادل فشار خون
۲–اعمال دفعی کلیه ها
الف-دفع مواد زائد حاصل از متابولیسم مواد
ب-دفع مواد زائد داروئی و عوامل خارجی
ج-دفع مایعات اضافی بدن
۳–سنتز و ترشح مواد(شبه اندوکرین)
الف-سنتز و ترشح هورمون اریترو پوئتین
ب-فعال سازی vitD3
ج-سنتز و ترشح رنین
د-ترشح پروستاگلاندین ها
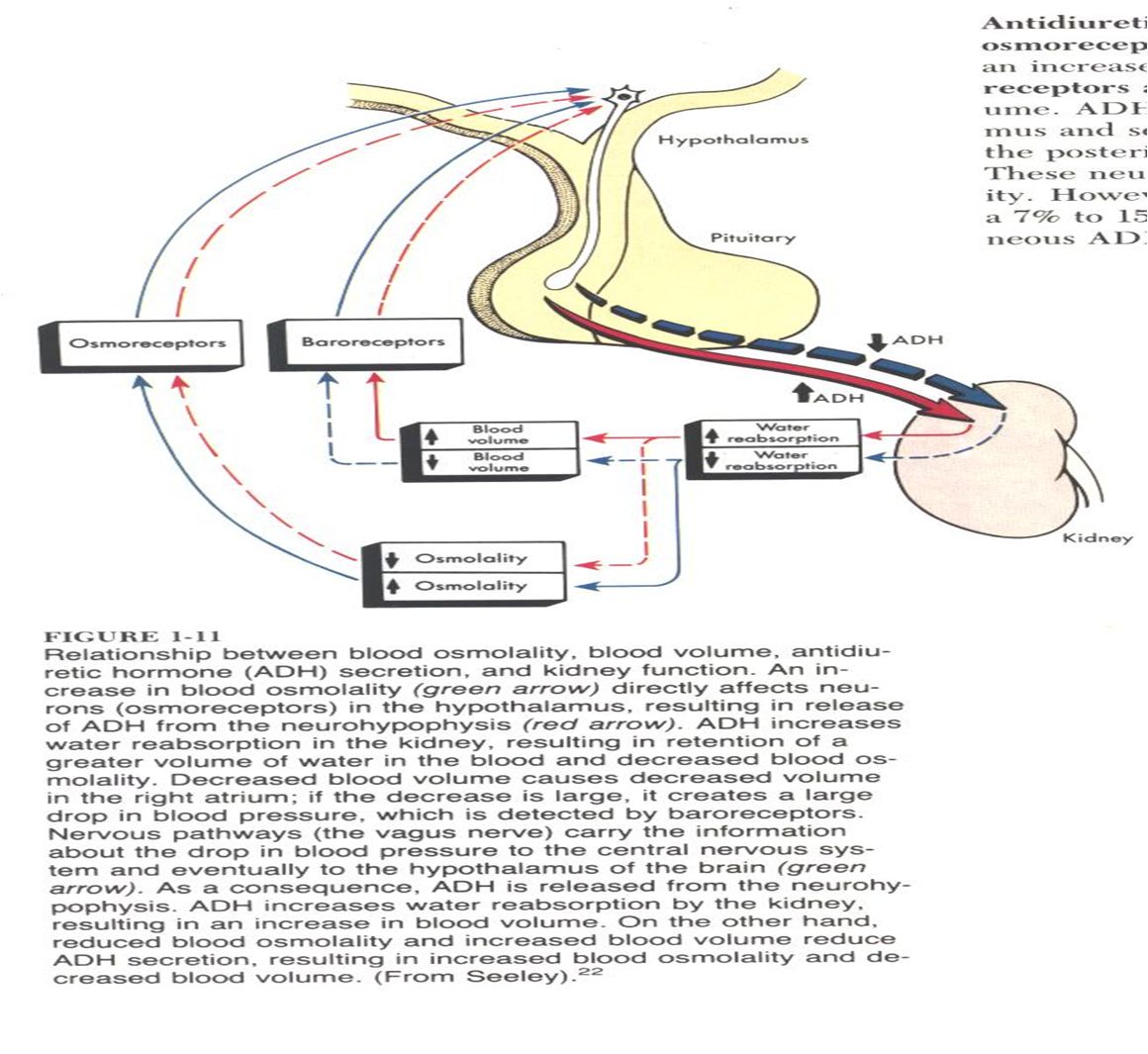
تنظیم تعادل در حجم مایعات و الکترولیتها
با توجه به اینکه کلیه یکی از مهمترین ارگانهای حفظ هموستاز بدن به شمار میروند و یکی از مهمترین عوامل حفظ تعادل در بدن تنظیم حجم مایعات و الکترولیتها می باشد،کلیه ها با مکانیزم های بسیار دقیق این امر مهم را انجام میدهند.از این رو در قسمتهای مختلف بارو رسپتورها و کیمیو رسپتورهای وجود دارد که مرتبا میزان حجم مایعات والکترولیتها را رصد کرده و کنترل می نمایند.که با فعال شدن هر کدام از این مراکز فعل و انفعالات بسیار دقیق در بدن اتفاق می افتد.